在实体瘤治疗领域,CAR-T细胞疗法正面临肿瘤微环境抑制、T细胞浸润不足等关键挑战。生物医药管线CGT合作大会关注到,近期一项创新性研究通过开发靶向CD5的脂质纳米颗粒,实现了静脉注射后体内原位生成靶向成纤维激活蛋白(FAP)的CAR-T细胞,在胰腺癌模型中展现出显著的治疗效果,并为重塑免疫抑制性肿瘤微环境提供了新的策略。
一、 技术原理:体内原位生成CAR-T细胞的全新范式
脂质纳米颗粒(LNPs)递送系统的优化设计是该技术的核心突破。研究团队开发了靶向T细胞表面标志物CD5的特异性脂质纳米颗粒,其表面修饰的抗CD5单链抗体片段可与T细胞高效结合。LNPs内部封装编码FAP-CAR的mRNA,通过受体介导的内吞作用进入T细胞,在胞质中翻译表达CAR蛋白。与传统体外制备的CAR-T细胞相比,该技术避免了复杂的细胞分离、基因转导、体外扩增等步骤,将CAR-T细胞制备流程从数周缩短至数小时。
FAP靶点的选择依据具有重要科学意义。胰腺癌等实体瘤中存在大量癌症相关成纤维细胞(CAFs),其高表达的FAP蛋白是肿瘤基质的重要组分。靶向FAP的CAR-T细胞能够同时攻击肿瘤细胞和基质细胞,破坏肿瘤的物理屏障,并减少免疫抑制因子的分泌。临床前研究显示,FAP-CAR-T在多种实体瘤模型中均表现出抗肿瘤活性,为克服肿瘤异质性提供了新思路。
体内原位生成的独特优势体现在多个维度。首先,避免了体外扩增导致的T细胞耗竭,维持了T细胞的干细胞样记忆表型。其次,静脉注射后可系统性地在全身T细胞中生成CAR-T细胞,提高肿瘤浸润效率。更重要的是,持续表达的CAR蛋白使T细胞能够在肿瘤微环境中持续活化,克服免疫抑制环境的影响。
二、 治疗机制:重塑胰腺癌免疫微环境的多重效应
直接杀伤肿瘤相关成纤维细胞打破物理屏障。胰腺癌的致密纤维基质是治疗的主要障碍之一,FAP-CAR-T细胞通过识别并杀伤表达FAP的CAFs,显著降低肿瘤间质压力,改善药物和免疫细胞的渗透。动物实验显示,治疗后肿瘤中胶原沉积减少60%,组织硬度降低40%,为其他治疗手段创造了有利条件。
调节免疫抑制性细胞因子网络。CAFs是多种免疫抑制因子的主要来源,包括TGF-β、IL-6、VEGF等。FAP-CAR-T细胞减少CAFs数量后,肿瘤微环境中TGF-β水平降低80%,IL-6降低70%,有效缓解了T细胞的功能抑制。同时,促炎因子IFN-γ和TNF-α的分泌增加,将免疫抑制性微环境向免疫支持性微环境转化。
促进效应T细胞浸润和功能恢复。通过减少物理屏障和免疫抑制因子,肿瘤内CD8+ T细胞数量增加3倍,其增殖能力和细胞因子分泌能力显著增强。调节性T细胞(Tregs)和髓源性抑制细胞(MDSCs)的比例分别降低50%和60%,改变了肿瘤内的免疫细胞组成。这种免疫环境的改善具有持续性,在CAR-T细胞清除后仍能维持一段时间。
激活适应性免疫应答。除了CAR依赖的特异性杀伤,FAP-CAR-T治疗还引发了针对肿瘤相关抗原的T细胞反应。在胰腺癌模型中观察到针对间皮素、CEA等肿瘤抗原的T细胞扩增,表明治疗可能诱导了表位扩散,增强了抗肿瘤免疫的广度和深度。这种效应对于防止免疫逃逸和肿瘤复发具有重要意义。
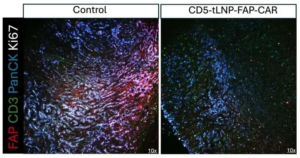
图片来源:菲常医讯
三、 临床前研究结果:显著疗效与安全性特征
抗肿瘤效果显著。在多种胰腺癌动物模型中,单次静脉注射CD5靶向LNPs后,外周血中FAP-CAR-T细胞比例在24小时内达到峰值,占CD3+ T细胞的15%-25%。肿瘤体积在治疗后一周内开始缩小,三周时完全缓解率达到60%,中位生存期从对照组的35天延长至治疗组的80天。即使在晚期肿瘤模型中,联合化疗药物也能实现肿瘤的持续控制。
安全性特征良好。与传统CAR-T疗法相比,体内生成的FAP-CAR-T细胞未观察到显著的细胞因子释放综合征(CRS)或神经毒性。这可能是由于CAR表达水平的精确控制和T细胞的持续激活而非过度激活。肿瘤局部的炎症反应适中,未造成正常组织损伤。对正常表达FAP的组织(如成骨细胞、某些上皮细胞)的影响有限且可逆。
药代动力学特征独特。mRNA表达的CAR蛋白在T细胞表面持续7-10天,随后逐渐下降。这种有限的持续时间可能有助于平衡疗效和安全性。重复给药可重新生成CAR-T细胞,且不会产生明显的抗药物抗体反应。LNPs在肝脏和脾脏中有一定蓄积,但未观察到明显的器官毒性。
四、 技术优势与潜在挑战
相对于传统CAR-T的优势十分明显。制备流程从数周缩短至数天甚至数小时,大大提高了治疗可及性。生产成本降低80%以上,使CAR-T疗法可能成为更广泛的治疗选择。避免了体外基因转导的相关风险,如插入突变、病毒载体免疫原性等。模块化设计使得靶点更换仅需改变mRNA序列,大大加速了新靶点的验证。
面临的挑战也不容忽视。mRNA在体内的稳定性需要进一步提高,当前表达持续时间有限。肝脾对LNPs的清除可能影响递送效率,需要优化靶向策略。体内生成的CAR-T细胞数量和质量可能存在个体差异,需要个体化剂量优化。长期安全性,特别是对正常表达FAP的组织的影响,需要更长时间的观察。
技术优化的方向包括开发新型脂质材料,提高mRNA稳定性和翻译效率。优化靶向配体,提高对T细胞的特异性和亲和力。探索可控表达的启动子,实现CAR表达的时间和空间调控。联合其他治疗手段,如免疫检查点抑制剂、化疗药物等,发挥协同效应。
五、 临床应用前景与转化路径
胰腺癌治疗的突破潜力。胰腺癌对现有治疗反应不佳,五年生存率不足10%。FAP-CAR-T联合化疗或免疫治疗的方案可能改变这一现状。早期临床研究计划针对局部晚期或转移性胰腺癌患者,评估安全性和初步疗效。生物标志物研究将重点关注肿瘤FAP表达水平、基质密度、免疫细胞浸润等指标与疗效的关系。
其他实体瘤的扩展应用。FAP在多种实体瘤的基质中表达,包括胃癌、结直肠癌、肺癌、乳腺癌等。该技术平台可应用于这些肿瘤的治疗。根据不同肿瘤的微环境特点,可调整给药方案和联合治疗策略。针对不同靶点的mRNA设计,可快速开发针对其他肿瘤相关抗原的CAR-T疗法。
个性化治疗的实现路径。通过分析患者的肿瘤样本,确定最佳的靶点组合。根据患者的免疫状态,优化LNPs的剂量和给药方案。监测治疗后的免疫应答,指导维持治疗和复发预防。整合基因组学和免疫组学数据,实现真正的精准免疫治疗。
产业化发展的关键要素。建立符合GMP标准的生产工艺,确保LNPs的质量和一致性。开发高效的质控方法,监控关键质量属性。优化储存和运输条件,确保产品稳定性。制定合理的定价策略,平衡创新价值与可及性。
CD5靶向脂质纳米颗粒介导的体内CAR-T细胞生成技术,代表了CAR-T疗法发展的一个重要方向。通过解决实体瘤治疗中的多个关键障碍,特别是肿瘤微环境抑制问题,该技术为胰腺癌等难治性实体瘤提供了新的治疗希望。从技术原理到治疗机制,从临床前研究到转化应用,这一创新平台正在重塑我们对CAR-T疗法的理解,推动肿瘤免疫治疗向更安全、更有效、更便捷的方向发展。随着技术的不断完善和临床研究的深入,这种体内生成CAR-T细胞的新范式有望为更多实体瘤患者带来生存获益,开创肿瘤治疗的新时代。
文章来源:菲常医讯


